استئومیلیت(Osteomyelitis) چیست؟
خلاصه استئومیلیت(Osteomyelitis)
استئومیلیت را می توان به ” استئو ” به معنی استخوان ، و ” میلیت ” ، به معنی التهاب بافت های چربی درون استخوان ، تجزیه کرد .
استئومیلیت در اثر عفونت استخوان یا مفصل ایجاد می شود و می تواند حاد و مزمن باشد.
ممکن است در هر سنی رخ دهد و هر استخوانی را درگیر کند.
این عفونت ها می توانند به دلیل یک نوع یا بسیاری از انواع باکتری ها و یا قارچ ها باشند.
به ترتیب فراوانی ، استئومیلیت می تواند نتیجه یک ضربه ، جراحی یا قرار دادن مفصل یا هر نوع ماده مصنوعی باشد.
می تواند به دلیل کمبود جریان خون در دیابت مرتبط با عفونت های پا باشد ،
یا می تواند نتیجه عفونت باشد که از طریق خون گسترش یافته
و به استخوان رسیده است (بیشتر در کودکان قبل از بلوغ یا افراد مسن دیده می شود).
در میان کودکان و نوجوانان ، استخوان های بلند پاها و بازوها بیشتر تحت تأثیر قرار می گیرند.
در بزرگسالان ، استئومیلیت اغلب مهره های ستون فقرات و یا لگن را تحت تأثیر قرار می دهد.
با این حال ، اندام ها به دلیل زخم های پوستی ، ضربه و جراحی ها اغلب درگیر می شوند.
شیوع این بیماری به گروه سنی و گروه بیماری مورد نظر بستگی دارد.
با توجه به شیوع عفونت به استخوان ، که شایعترین نوع در کودکان است ،
ایالات متحده ۲-۵ مورد را در هر ۱۰ هزار نفر تخمین می زند ، که در کشورهای در حال توسعه میزان بروز آن بیشتر است.
افراد مسن مستعد ابتلا به استئومیلیت هستند ،
زیرا آنها اختلالات بیشتری را تجربه می کنند که می تواند منجر به عفونت شود ، یعنی جراحی های ارتوپدی و دیابت شیرین.
روند کلی مشاهده شده در استئومیلیت این است که طی چند دهه اخیر در حال افزایش است.
این می تواند به این دلیل باشد که ما در تشخیص استئومیلیت بهتر شده ایم ،
اما همچنین به دلیل شیوع برخی از عوامل خطر ، یعنی دیابت ، در حال افزایش است.
بیماران استئومیلیت ممکن است با بسیاری از علائم ، از زخم باز که باعث شکستگی استخوان می شود ،
تا ضایعه پوستی آشکار ، اما همراه با تورم ، درد استخوان ، گرمای اندام تحتانی و حساسیت در هنگام معاینه ، وجود داشته باشد.
با تشخیص های مناسب ، آنتی بیوتیک ها می توانند رژیم درمانی موثر را تشکیل دهند ،
اما ممکن است از بین بردن استخوان مرده توسط جراحی در استئومیلیت مزمن باشد.
معرفی استئومیلیت(Osteomyelitis)
استئومیلیت یکی از قدیمی ترین بیماری هایی است که تاکنون ثبت شده است.
شواهد این بیماری در شکستگی ستون فقرات یک خزنده پرمین ، نزدیک به ۲۵۰ میلیون سال پیش پیدا شده است.
این شواهد شامل التهاب استخوان بر اساس ناحیه متورم خشن در بالای شکستگی بود و اشاره به این داشت که آسیب در واقع آلوده است.
بقراط (۴۶۰-۳۷۰ سال قبل از میلاد) نیز عفونت را پس از شکستگی استخوان تشخیص داد ،
اما تنها در سال ۱۷۷۳ بود که یک انگلیسی به نام ویلیام برومفیلد
با اشاره به بافتهای چربی آلوده درون حفره داخلی استخوان ، “آبسه در مدولا” را مشاهده کرد.
در سال ۱۸۴۴ ، پزشک فرانسوی و جراح مشهور آگوست نلاتون اصطلاح “استئومیلیت” را ابداع کرد ،
که یک بیماری عفونی کل استخوان را توصیف می کند ، اما “itis” را در کلمه وارد می کند تا به آسیب التهابی اشاره کند.
استخوان معمولاً در مقابله با عفونت خوب است ، اما ضربه ، باکتریمی ،
جراحی یا قرار دادن جسم خارجی ممکن است جریان خون را مختل کرده و منجر به ایجاد پوکی استخوان شود.
تشخیص به موقع بسیار مهم است زیرا ممکن است تحویل سریع آنتی بیوتیکی از تحلیل رفتن دائمی استخوان جلوگیری کند.
بیشتر بخوانید:بیماری استیل بزرگسالان (AOSD) -بیماری التهابی نادر
علائم و نشانه های استئومیلیت(Osteomyelitis)
استئومیلیت حاد یک التهاب جدی استخوانی است که می تواند در اثر ضربه قبلی ، زخم سوراخ شده ، جراحی ، شکستگی استخوان ،
آبسه دندان یا عفونت بافت نرم ، گوش یا سینوس ایجاد شود.
استئومیلیت می تواند نتیجه انتشار عفونت در خون (خون ساز) باشد و بیشتر از بزرگسالان در کودکان رخ می دهد.
در کودکان قبل از بلوغ ، معمولاً بر استخوان های بلند تأثیر می گذارد: درشت نی و استخوان ران.
متداول ترین محل عفونت ، متافیز است که قسمت باریک استخوان بلند است).
در بزرگسالان ، استخوان های ستون فقرات (مهره) اغلب تحت تأثیر قرار می گیرند.
در ابتدا ممکن است چندین روز تب ، درد در محل عفونت و یک احساس عمومی از بیماری بد (کسالت) وجود داشته باشد.
این ممکن است با افزایش تب (۱۰۴-۱۰۵ درجه فارنهایت) ،
درد موضعی عمیق استخوان ، لرز ، تعریق ، تورم و حرکت دردناک یا محدود مفاصل مجاور همراه باشد.
پوست در نزدیکی استخوان آسیب دیده ممکن است قرمز باشد (اریتم) و تجمع چرکی (چرکی) ،
از دست دادن کلسیم ، تخریب بافت اطراف (نکروز) و زوال یا تغییر شکل استخوان وجود داشته باشد.
با این حال ، بیماران مبتلا به استئومیلیت که از ناحیه لگن ، مهره ها و / یا لگن درگیر هستند ، علائم دیگری غیر از درد را کمتر نشان می دهند.
در عفونتهای استخوانی طولانی ، اگر عفونت از متافیز از طریق قشر استخوان و در بازتاب کپسول مفصل زانو گسترش یابد ،
هرگونه تخلیه چرک در مفصل می تواند به عنوان آرتریت سپتیک ثانویه بعد از استئومیلیت ظاهر شود.
این مفاصل شامل زانوها ، مچ دست ران ، مچ پا ، سمفیز پوبیس و شانه ها است.
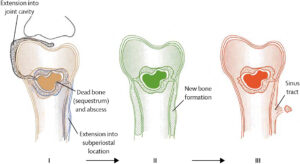
استئومیلیت مزمن معمولاً پس از یک دوره حاد استئومیلیت رخ می دهد
که عفونت به طور کامل بهبود نیافته باشد و گاهی اوقات با تخلیه دستگاه سینوس همراه است.
ممکن است درد استخوان ، تورم ، قرمزی و حساسیت ناحیه آسیب دیده وجود داشته باشد.
ترشح چرک از دهانه استخوان آلوده اغلب اولین علامت است.
همچنین ممکن است با جدا شدن تکه هایی از استخوان آلوده از استخوان سالم ، استخوان تخریب شود.
وقتی این اتفاق می افتد ، ممکن است جراحی برای برداشتن قطعات استخوان لازم باشد.
عفونت های ستون فقرات ، اشاره به استئومیلیت مهره ای ،
معمولاً از طریق جریان خون توزیع یا پخش می شود یا به عنوان عوارض پس از جراحی بروز می کند.
این عفونت های ستون فقرات اغلب با کمردرد مزمن مشخص می شود که با درمان عادی تسکین نمی یابد ،
از جمله استراحت در رختخواب ، تسکین دهنده های گرما یا درد.
ممکن است تب ، حساسیت موضعی ، درد ، اسپاسم عضلات و حرکت محدود وجود داشته باشد.
هر بیمار مبتلا به تب ، کاهش وزن ،
باکتری و یا آندوکاردیت در صورت تجربه درد کمر جدید یا بدتر شدن باید برای تصویربرداری از ستون فقرات ارسال شود.
این شکل از استئومیلیت معمولاً افراد بالای ۵۰ سال را درگیر می کند و معمولاً به دلیل آسیب قبلی ، عفونت ادراری
، التهاب پوشش داخلی قلب (آندوکاردیت) یا اعتیاد به مواد مخدر ایجاد می شود. (برای اطلاعات بیشتر در مورد این اختلال ،
استئومیلیت بی هوازی غالباً استخوان فک پایین (فک پایین) ، جمجمه یا پا را درگیر می کند.
مشخصه آن زخم شدن و تورم ، تخلیه بوی بد و قرمزی ناحیه آسیب دیده است.
در نتیجه عفونت دیابتی پا می تواند به استئومیلیت تبدیل شود و در نتیجه نارسایی رگ های خونی باشد.
این عفونت ها معمولاً به دنبال زخم های پوستی در بیمارانی که آسیب عصبی دارند (نوروپاتی) رخ می دهد.
این پدیده بیشتر در مبتلایان به دیابت شیرین یا بیماری های عروقی که اندام ها ،
به ویژه انگشتان پا و استخوان های کوچک پا را تحت تأثیر قرار می دهند ، بیشتر دیده می شود.
این بیماری معمولاً در افراد بالای ۵۰ سال دیده می شود و با درد و قرمزی ناحیه آسیب دیده (اریتم) ، تورم ، زخم و تخلیه چرک مشخص می شود.
درمان این نوع استئومیلیت به دلیل اختلال عروقی زمینه ای که می تواند اثر درمانی درمان آنتی بیوتیکی را مختل کند ، دشوار است.
بیشتر بخوانید:آرتریت واکنش پذیر یا سندرم رایتر (Reiter’s syndrome)
علل ایجاد استئومیلیت(Osteomyelitis)
به طور سنتی ، استئومیلیت یک عفونت استخوانی است که در سه دسته طبقه بندی می شود:
عفونت (با ضربه یا جراحی دیده می شود) و
استئومیلیت که نتیجه عفونت پای دیابتی یا هر دلیل دیگری برای کاهش خون رسانی به استخوان ها است.
بنابراین ، عوامل خطر آسیب پذیری استخوان در برابر استئوملیت شامل ترومای اخیر ،
دیابت ، تحت همودیالیز ، سو مصرف داروی داخل وریدی و برداشتن طحال است.
استئومیلیت عفونت است که اغلب توسط استافیلوکوک ایجاد می شود باکتری ها در حالی که برخی موارد استئومیلیت به دلایل ناشناخته است ،
عفونت معمولاً از طریق جریان خون از یک ناحیه از بدن به منطقه دیگر منتقل می شود (استئومیلیت هماتوژن).
این عفونت های خونی معمولاً به دلیل استافیلوکوکوس اورئوس ، گونه های استرپتوکوکوس و باسیل های گرم منفی هوازی است.
اگر بیمار دارای سیستم ایمنی به خطر افتاده باشد ،
سل ، گونه های بروسلا و قارچ ها باید به عنوان عوامل ایجاد کننده احتمالی در روند بیماری شامل شوند.
آرتروز سپتیک پلی آرتریک می تواند با استئومیلیت همراه باشد و نتیجه ترشح چرک در مفاصل است.
بنابراین رسوب چرک منجر به آرتروز سپتیک می شود و بنابراین بیمار می تواند دچار لرز ، خستگی
، تب ، عدم توانایی حرکت اندام با مفصل آلوده به دلیل درد شدید ، تورم و گرم شدن لمس شود.
آرتروز سپتیک بیشتر در بیماران مبتلا به بیماری التهابی مفصل یا کسانی که
عفونت باکتریایی سیستمیک (سپسیس) را تجربه می کنند ، بیشتر دیده می شود.
مصرف داروی تزریقی نیز یک عامل خطر برای آرتروز سپتیک است و اغلب با آندوکاردیت نیز همراه است.
جمعیت های تحت تاثیر استئومیلیت(Osteomyelitis)
استئومیلیت یک بیماری شایع است که مردان و زنان را به تعداد مساوی تحت تأثیر قرار می دهد.
استئومیلیت بیشتر در افراد زیر ۲۰ سال یا بزرگسالان بالای ۵۰ سال دیده می شود.
در حالی که میزان بالاتری از عفونتهای استخوانی در بزرگسالانی که در کشورهای در حال توسعه زندگی می کنند وجود دارد ،
بیماران همودیالیزی ، مصرف کنندگان داروهای تزریقی و بیماران دیابتی نیز مستعد ابتلا به این عفونت هستند.
استئومیلیت که در نتیجه عفونت منتشر شده از طریق خون در کودکان بیشتر از بزرگسالان رخ می دهد.
تلقیح یا استئومیلیت مستقیم در افراد جوان در شرایط ضربه و جراحی بیشتر اتفاق می افتد.
وقتی استئومیلیت مستقیم در بزرگسالان اتفاق می افتد ،
معمولاً ثانویه یک زخم آلوده ناشی از دیابت یا عفونت ناشی از جایگزینی کامل مفصل است.
کلینیک کاردرمانی،گفتاردرمانی و توانبخشی توان افزا اصفهان،با کادر مجرب و حرفه ای در زمینه های تشخیص،
درمان و بهبود انواع اختلالات،ناهنجاری ها و آسیب های جسمی و ذهنی کودکان و بزرگسالان،
در خدمت شما هموطنان عزیز از سراسر کشور میباشد.
شماره تماس جهت نوبت دهی و مشاوره رایگان:۰۳۱۳۲۷۴۴۲۳۲-۰۹۳۰۳۱۲۶۴۷۵
آدرس:اصفهان ؛ خیابان هشت بهشت شرقی؛ خیابان لاهور؛ نبش کوچه ۶۰ و ۶۲
اینستاگرام کلینیک تخصصی نصر:(اینجا کلیک کنید)
اختلالات مرتبط با استئومیلیت(Osteomyelitis)
علائم اختلالات زیر می تواند شبیه علائم پوکی استخوان باشد. مقایسه ممکن است برای تشخیص افتراقی مفید باشد:
عفونت های بافت نرم: که بر عضلات ، تاندون ها ، رباط ها ، فاشیا ، اعصاب ، چربی ،پ
رگ های خونی و کپسول های مفصلی تأثیر می گذارد ، ممکن است همراه یا بدون استئومیلیت باشد.
هرگونه عفونت مزمن بافت نرم که با داروهای آنتی بیوتیکی مناسب بهبود پیدا نکند ،
باید برای ارزیابی درگیری استخوان تصویربرداری شود. این اتفاق بیشتر در محیط بیماران دیابتی رخ می دهد.
آرتروپاتی Charcot: همچنین به عنوان مفصل Charcot یا مفصل نوروپاتیک شناخته می شود ،
آرتروپاتی Charcot یک بیماری اسکلتی عضلانی است که به تدریج در حال پیشرفت است
و با شروع دررفتگی مفصل ، شکستگی های مرتبط و تغییر شکل پاتولوژیک مشخص می شود.
آرتروپاتی حاد Charcot ممکن است با قرمزی و گرمای موضعی بروز کند.
در چنین مواردی ، بیماران ممکن است به استئومیلیت ، مفصل Charcot یا هر دو مبتلا باشند.
استئومیلیت ثانویه به دلیل زخم های پوستی همراه با آرتروپاتی های Charcot ایجاد می شود.
در گذشته تصور می شد که سیفلیس با آرتروپاتی شارکو مرتبط است. با این حال ، اکنون بیشتر به دیابت مرتبط است.
بنابراین ممکن است در هنگام آرتروپاتی حاد Charcot ،
نمونه برداری از استخوان مورد نیاز باشد ، به ویژه در بیمارانی که استراحت ، بی حرکتی و ارتفاع منجر به بهبودی نمی شود.
استئونکروز: که به آن نکروز آواسکولار استخوان نیز گفته می شود ،
استئونکروز به راحتی از استئومیلتیس متمایز می شود
زیرا معمولاً با استفاده طولانی مدت از استروئیدها ، پرتودرمانی یا درمان بیس فسفونات همراه است.
نقرس: در حالی که نقرس می تواند همراه با التهاب مفصلی نیز باشد ،
اما هنگامی که بلورهای اسید اوریک در مایع مفصل وجود دارد ، از استئومیلیت متمایز می شود.
حملات نقرس به طور حاد بروز می کند ، در حالی که تظاهر استئومیلیت به صورت مزمن بروز می کند.
سودوگوت به دلیل وجود بلورهای پیرو فسفات کلسیم ، روند بیماری مشابهی است.
شکستگی: استئومیلیت ممکن است مشابه شکستگی در عکسبرداری رادیولوژیک باشد.
در حالی که شکستگی معمولاً با ترومای قبلی همراه است ، اما کمبود آن می تواند بیانگر استئومیلیت باشد.
برای تشخیص این دو مورد ممکن است نیاز به نمونه برداری از استخوان باشد ، به خصوص اگر شکستگی مشکوک طبق برنامه بهبود نیافته باشد.
بدخیمی: درد استخوان ممکن است هم با استئومیلیت و هم با بدخیمی وجود داشته باشد. نمونه برداری از استخوان و عکسبرداری رادیوگرافی به تمایز کمک می کند.
بورسیت: التهاب بورسا ، که کیسه ای پر از مایعات است و به منظور محافظت از مفاصل مختلف است ، هم با استئومیلیت و هم با بورسیت وجود دارد.
در حالی که بورسیت شامل عفونت موضعی در مایع بورس است ، استئومیلیت با عفونت استخوان زیرین مشخص می شود.
با معاینه فیزیکی کافی ، تصویربرداری رادیوگرافی و تجزیه و تحلیل مایعات ، می توان یکی را از دیگری متمایز کرد.
آرتریت روماتوئید: یک بیماری خود ایمنی التهابی است که در آن دفاع طبیعی بدن
در برابر عوامل خارجی (آنتی بادی ها و لنفوسیت ها) به استخوان ها و مفاصل سالم حمله می کند.
این اختلال با کمبود اشتها (بی اشتهایی) ، خستگی ، تغییر شکل مفاصل دردناک و سفتی صبح زود به طور عمده در دست ها ، زانوها ،
پاها ، فک و ستون فقرات مشخص می شود. در صورت ابتلا به مفاصل بیمار ، هفته ها ، ماهها یا سالها دردناک یا ناراحت کننده باقی می ماند.
تب روماتیسمی: یک بیماری عفونی التهابی است که می تواند به دنبال عفونت های استرپتوکوکی گلو رخ دهد.
بیماران در ابتدا تب متوسط ، احساس کلی سلامتی (ضعف) ، گلودرد و خستگی را تجربه می کنند.
انگشت شست یا انگشت ممکن است متورم و قرمز شود و از عفونت موضعی تقلید کند.
عوارض عمده می تواند شامل بیماری های قلبی ، درد مفاصل و آرتروز ،
حرکات ناگهانی اندام اندام با گریماس مشخص (کره) و علائم احتمالی پوستی باشد.
درمان با آنتی بیوتیک باید در اسرع وقت شروع شود.
اگر استرپتوکوک گلو به شدت با آنتی بیوتیک درمان و بهبود یابد ، می توان از تب روماتیسمی جلوگیری کرد.
آرتروز عفونی :در نتیجه عفونت در بافت های مفصل توسط باکتری ها ، ویروس ها یا قارچ ها رخ می دهد.
مشخصه آن تب ، لرز ، ضعف عمومی و سردرد و به دنبال آن التهاب یک یا چند مفصل است.
مفصل یا مفاصل آسیب دیده اغلب طی چند ساعت یا چند روز بسیار دردناک ، متورم ، کمی قرمز و سفت می شوند.
سلولیت :نوعی عفونت باکتریایی در پوست است که معمولاً توسط باکتری های استافیلوکوک یا استرپتوکوک ایجاد می شود.
عفونت معمولاً در اثر زخم موجود در بینی ، گوش ، صورت یا دستها یا هرجای سطح بدن از جمله اندام تحتانی است.
این مشخصه با درد موضعی ، تورم و قرمزی پوست ، تب ، لرز ، بزرگ شدن غدد لنفاوی (لنفادنیت) و احساس عمومی سلامتی است.
تومورهای سلول غول پیکر:می تواند یک بیماری تکرار شونده باشد که با تومورهای مناطق رشد (اپی فیز) استخوان های بلند مشخص می شود.
این تومورها می توانند باعث فرسایش استخوان شوند و ممکن است در بافت اطراف نفوذ کنند. آنها معمولاً با برداشتن جراحی درمان می شوند.
بیماری سلول داسی شکل: یک بیماری خونی ارثی است.
علائم این بیماری “دوره های بحرانی” دردناک است که می تواند همراه با سایر عفونت ها رخ دهد.
مشخصه آن درد مفاصل (آرترالژیا) ، تب ، درد شدید شکمی و استفراغ است.
آمیلوئیدوز ثانویه: نوعی اختلال متابولیکی است که در اثر تجمع خارج سلولی آمیلوئید (گلیکوپروتئین)
در تقریباً هر سیستم اندامی به میزان کافی برای ایجاد اختلال در عملکرد ایجاد می شود.
این می تواند یک اختلال ثانویه همراه با استئومیلیت باشد.
بیشتر بخوانید:نشانگان توره(TS) چیست؟-اختلال عصبی تیک(TIC)
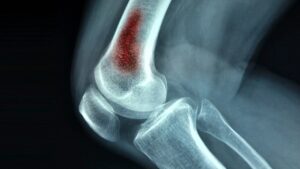
تشخیص استئومیلیت(Osteomyelitis)
انجام تشخیص مناسب استئومیلیت برای ارائه درمان سریع و کافی بسیار حیاتی است.
تکنیک های مختلف تصویربرداری نقشی اساسی در تشخیص و پیگیری به موقع دارند.
علائم استئومیلیت می تواند شبیه بسیاری از اختلالات استخوانی باشد.
اسکن استخوان و نمونه برداری از استخوان آزمایشاتی هستند که به تشخیص این اختلال کمک می کنند تا بلافاصله درمان آغاز شود.
تشخیص استئومیلیت معمولاً با استفاده از کشت باکتری از بیوپسی استخوان ،
همراه با نشانگرهای گزارش بافت شناسی و یافته های التهاب و یا استئونکروز ایجاد می شود.
در شرایط کشت مثبت باکتریایی و یافته های رادیوگرافیک نشانگر استئومیلیت ، ممکن است نیازی به نمونه برداری از استخوان نباشد.
تشخیص وجود استئومیلیت مزمن هنگامی که مواد پروتز ، زخم پوست یا بافت نرم یا نارسایی عروقی وجود دارد ، می تواند چالش برانگیز باشد.
با این حال ، دستگاه تخلیه سینوس تقریباً همیشه استئومیلیت مزمن را تشخیص می دهد.
تظاهرات اضافی استئومیلیت مزمن شامل شکستگی هایی است که بهبود نمی یابند و آبسه برودی
(شکل خاصی از استئومیلیت مزمن است که بدنبال حمله حاد ارگانیسم است که حدت آن با مقاومت بیماران برابری می کند).
از آبسه برودی به عنوان یک شکل مشخص از استئومیلیت تحت حاد نیز یاد می شود.
آزمایش و آزمایش
بالینی رویکرد بالینی بیمارانی که مشکوک به استئومیلیت از جمله
اخذ شرح حال و معاینه فیزیکی مناسب و ارزیابی عوامل مستعد کننده از جمله دیابت ،
آسیب های عروقی ، هرگونه سابقه اقدامات اخیر ، استفاده از داروهای تزریقی و سایر موارد مرتبط هستند.
ضربه. در صورت مشکوک بودن به استئومیلیت براساس سابقه بالینی و سایر یافته های جسمی ،
می توان رادیوگرافی ساده استخوان های درگیر ، ارزیابی آزمایشگاهی التهاب و کشت خون را انجام داد.
اگر بیمار دیابتی است و علائمی قابل تحمل در ناحیه پا دارد ، یا اگر علائمی قابل تحمل در ستون فقرات دارد ،
در این صورت تصویربرداری با تشدید مغناطیسی (MRI) آزمون انتخابی است.
در بیماران دیابتی ، آزمایش پروب به استخوان همچنین می تواند به عنوان یک ابزار غربالگری در مورد استئومیلیت مشکوک استفاده شود.
اساس این آزمایش این است که اگر یک پروب بتواند به استخوان برسد ، باکتری ها نیز ممکن است.
نشان داده شده است که آزمایش پروب به استخوان به قاعده در استئومیلیت
پای دیابتی در بیماران پرخطر کمک می کند و در بیماران کم خطر به رد آن کمک می کند. اما این یک ابزار تشخیصی نیست.
یافته های رادیوگرافی نیازی به نمونه برداری از استخوان را نشان نمی دهد
مگر اینکه کشت خون برای باکتری هایی مانند استافیلوکوکوس اورئوس یا سودوموناس آئروژینوزا مثبت باشد.
سپس می توان از کشت باکتری حاصل از بیوپسی استخوان برای هدایت درمان ضد میکروبی استفاده کرد.
در صورت عدم وجود هیچ مدرکی در MRI یا CT اسکن ، استئومیلیت بعید است.
بیشتر بخوانید:سندرم ترنر(TS)-شایعترین بیماری کروموزم جنسی زنان
درمان استئومیلیت(Osteomyelitis)
درمان استئومیلیت به میزان عفونت بستگی دارد.
ممکن است لازم باشد ناحیه آلوده را با جراحی تخلیه و تمیز کنید و سپس با آنتی بیوتیک درمانی به درمان ادامه دهید.
در برخی موارد ، پیوند استخوان ممکن است لازم باشد.
به منظور پیشگیری از استئومیلیت در بزرگسالان پس از ضربه آزاد ،
باید آنتی بیوتیک های پیشگیری کننده از طریق وریدی (از طریق IV) تجویز شود تا خطر عفونت بافت نرم کاهش یابد.
در صورت امکان ، آنتی بیوتیک درمانی باید متناسب با یافته های کشت بافت باشد.
با این حال ، اگر بیمار پایدار نباشد و نتایج کشت قابل دستیابی نباشد ، باید آنتی بیوتیک های طیف گسترده ای تجویز شود.
اگر و پس از شناسایی ارگانیسم عفونی ، استئومیلیت معمولاً با دوزهای عظیم هنگ آنتی بیوتیکی مناسب درمان می شود.
درمان با تزریق وریدی آنتی بیوتیک غیر معمول نیست ، حتی اگر برخی از آنتی بیوتیک های جدید هنگام استفاده از راه خوراکی مlyثر باشند.
درمان آنتی بیوتیکی ممکن است از چند روز تا چند هفته طول بکشد ،
اما مدت زمان درمان مشخص نیست و معمولاً براساس پیشرفت بیمار مشخص می شود.
آنتی بیوتیک تراپی استئومیلیت معمولاً به رژیم طولانی مدت دارو نیاز دارد ، معمولاً به صورت آنتی بیوتیک IV سرپایی
. بسیاری از متخصصان از زمان تخلیه و پاکسازی محل عفونت ، درمان ضد میکروبی IV تا ۶ هفته را ترجیح می دهند.
این امر به ویژه در بیماران مبتلا به بیماری های عروقی بیشتر صدق می کند ،
زیرا آنتی بیوتیک ها در رسیدن به استخوان مشکل بیشتری دارند و بنابراین رژیم طولانی مدت ترجیح داده می شود.
مهمترین نکته این است که بیماران دیابتی و مبتلایان به اختلالات عروقی در اسرع وقت در مورد مشکوک به استئومیلیت درمان شوند.
در صورت عدم درمان ، این اختلال می تواند منجر به تخریب استخوان و بافت اطراف آن شود و منجر به قطع انگشتان پا یا پای آسیب دیده شود.
سایر روشهای درمانی علامتی و حمایتی است. هرگونه عفونت مفصل مصنوعی باید با برداشتن فوری پروتز و کاشت مجدد آن درمان شود.
درمان های اضافی شامل اکسیژن پرفشار و زخم درمانی با فشار منفی (بسته شدن با کمک خلا).
زیرا اکسیژن ممکن است به سلولهای ایمنی بدن کمک کند ،
زیرا استئومیلیت با کاهش جریان خون و دسترسی اکسیژن محدود به بافت استخوانی آلوده همراه است.
بیشتر بخوانید:پلی میالژیا روماتیکا -اختلال التهابی عضلات